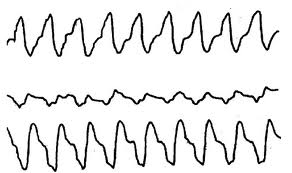
Желудочковая пароксизмальная тахикардия
Желудочковая пароксизмальная тахикардия (ЖТ) —это внезапно начинающийся и так же внезапно заканчивающийся приступ учащения желудочковых сокращений до 100–200 уд. в мин. при сохранении правильного сердечного ритма. Импульсы образуются в клетках ножек пучка Гиса и их разветвлений или в непосредственно в миокарде самих желудочков.
Желудочковая пароксизмальная тахикардия занимает первое место среди всех жизнеугрожающих аритмий, так как способна перейти в трепетание и фибрилляцию желудочков, при которых происходит сбой сердечного ритма и без оказания реанимационных мероприятий асистолия (клиническая смерть).
У мужчин желудочковая тахикардия развивается в 2 раза чаще, чем у женщин.
Пациенты с желудочковыми пароксизмальными тахикардиями госпитализируются в экстренном порядке в отделения кардиологической реанимации.
Патогенез
- Повторный вход волны возбуждения (re-entry), локализующийся в проводящей системе или в миокарде желудочков.
- Эктопический очаг повышенного автоматизма.
- Эктопический очаг триггерной активности.
Классификация желудочковых пароксизмальных тахикардий
- Клиническая классификация желудочковых пароксизмальных тахикардий
- Пароксизмальные неустойчивые желудочковые тахикардии.
- Характеризуются появлением трех и более подряд эктопических комплексов QRS, регистрирующихся при мониторной записи ЭКГ в пределах не более 30 с.
- Такие пароксизмы не оказывают влияния на гемодинамику, но повышают риск ФЖ и внезапной сердечной смерти.
- Пароксизмальные устойчивые желудочковые тахикардии.
- Продолжаются более 30 с.
- Эта разновидность желудочковых тахикардий отличается высоким риском внезапной сердечной смерти и сопровождается значительными изменениями гемодинамики (аритмогенный шок, острая левожелудочковая недостаточность).
- Пароксизмальные неустойчивые желудочковые тахикардии.
- Особые формы желудочковых тахикардий
- Двунаправленная желудочковая тахикардия.
Правильное чередование комплексов QRS, обусловленное распространением импульсов из двух различных участков желудочков или разным проведением импульсов из одного источника.
- «Пируэт» («torsade de pointes»).
Неустойчивая (до 100 комплексов) двунаправленная желудочковая тахикардия с волнообразным нарастанием и снижением амплитуды комплексов QRS. Ритм неправильный, с частотой 200 -300/мин. и выше. Развитию «пируэта» обычно предшествует удлинение интервала QT и ранние желудочковые экстрасистолии. Неустойчивая двунаправленная желудочковая тахикардия с волнообразным нарастанием и снижением амплитуды комплексов склонна к рецидивированию.
- Полиморфная желудочковая тахикардия.
Возникает при наличии более двух эктопических очагов.
- Рецидивирующая желудочковая тахикардия.
Возобновляется после периодов основного ритма.
Этиология желудочковых пароксизмальных тахикардий
- 85% всех желудочковых тахикардий развивается у больных ИБС (острый инфаркт миокарда, постинфарктная аневризма, реперфузионные аритмии).
- Некоронарогенные желудочковые пароксизмальные тахикардии могут развиваться при остром миокардите, постмиокардическом кардиосклерозе, гипертрофической кардиомиопатии, дилатационной кардиомиопатии, рестриктивной кардиомиопатии, пороках сердца, артериальной гипертензии, пролапсе митрального клапана,
- Амилоидоз, саркоидоз,
- Операции на сердце.
- Тиреотоксикоз.
- Дигиталисная интоксикация.
- Аритмогенное действие лекарств и желудочковые аритмии на фоне электролитных нарушений.
- «Сердце спортсмена». Возможна внезапная аритмическая смерть на фоне большой нагрузки или после нее.
- Генетически детерминированные заболевания, при которых желудочковые экстрасистолии \ желудочковые пароксизмальные тахикардии являются основным клиническим проявлением.
10. В 2% случаев желудочковая тахикардия регистрируется у пациентов, не имеющих достоверных клинических и инструментальных признаков органического поражения сердца (“идиопатическая” форма желудочковой тахикардии).
Клиника
Нарушения ритма и проводимости могут протекать как бессимптомно, так и с яркой симптоматикой, которая выразается в виде ощущений сердцебиения, артериальной гипотензией, болями в области сердца, обмораками и проявлениями острой сердечной недостаточности.
Диагностика
- ЭКГ.
- Мониторирование ЭКГ по Холтеру.
- Внутрисердечное электрофизиологическое исследование (ЭФИ) сердца.
- Чреспищеводная ЭКГ.
- Эхокардиография.
- Физикальное обследование.
- Пробы с физической нагрузкой.
Дифференциальная диагностика
Наджелудочковые тахикардии. Аритмии.
Общие принциы купирования пароксизма желудочковой тахикардии
Немедленное лечение требуется при любом приступе желудочковой тахикардии.
При выраженных нарушениях гемодинамики проводят экстренную дефибрилляцию.
При невозможности использования дефибриллятора кардиоверсии предшествует прекордиальный удар, непрямой массаж сердца и искусственная вентиляция легких.
При утрате больным сознания дефибрилляция повторяется на фоне в/в струйного введения адреналина 1.0 мл 10% р-ра на 10.0 мл физраствора.
При отсутствии пульса введение необходимо произвести в подключичную вену или внутрисердечно.
Вместе с адреналином вводятся антиаритмические препараты (под контролем ЭКГ!):
Необходима немедленная отмена препарата, который мог вызвать желудочковую тахикардию.
Медикаментозное купирование пароксизма желудочковой тахикардии.
После купирования пароксизмов желудочковой тахикардии в/в введение противоаритмических препаратов и/или препаратов калия показано в течение 24 часов.
Профилактика
1. Антиаритмическая терапия.
Поддерживающая антиаритмическая терапия проводится главным образом амиодароном или соталолом. К сожалению, подбор антиаритмической терапии возможен только у 50% больных злокачественными желудочковыми аритмиями.
2. У больных после инфаркта миокарда назначают аспирин, ингибиторы АПФ, статины и блокаторы рецепторов альдостерона, а также бета-блокаторы.
3. При недостаточной эффективности медикаментозной терапии используют следующие методики:
- Имплантируемый кардиовертер-дефибриллятор.
Противопоказана установка кардиовертер-дефибрилляторов больным с репрерывно рецидивирующей желудочковой тахикардией, с WPW – синдромом, терминальной застойной недостаточностью и др.
После имплантации кардиовертер-дефибрилляторов необходимость в назначении антиаритмиков сохраняется в 70% случаев, главным образом для снижения частоты желудочковой тахикардии и уменьшения ЧСС во время пароксизмов желудочковой тахикардии. При этом только амиодарон (возможно в сочетании с бетаблокаторами) и соталол не оказывают влияния на порог дефибрилляции, что необходимо для эффективной работы имплантируемого кардиовертер-дефибриллятора.
- Радиочастотная аблация.
- Аневризмэктомия.
Аневризмэктомия является предпочтительным вмешательством у больных с желудочковыми экстрасистолиями \ желудочковыми пароксизмальными тахикардиями с постинфарктной аневризмой.
Прогноз
Нормальная функция левого желудочка указывает на низкий риск возникновения в ближайшее время нарушений желудочкового ритма высоких градаций, в том числе фибрилляции желудочков, а также внезапной сердечной смерти.
Низкая фракция выброса, как правило, ассоциируется с высоким риском возобновления желудочковых аритмий или возникновения внезапной сердечной смерти.
Прогноз при двунаправленной (веретенообразной) желудочковой тахикардии типа “пируэт” всегда серьезен: часто возникает трансформация полиморфной желудочковой тахикардии в фибрилляцию желудочков или устойчивую мономорфную желудочковую тахикардию. Риск внезапной сердечной смерти при этом достаточно высок.
Нестойкая желудочковая тахикардия
Нестойкую желудочковую тахикардию рассматриваüt как промежуточный вид желудочковых аритмий между триггерными - экстрасистолами и стойкой желудочковой тахикардией и фибрилляцией желудочков.
Поскольку нестойкая желудочковая тахикардия быстро проходит и, как правило, протекает бессимптомно, она выявляется в основном при длительном мониторировании ЭКГ.
Причины и распространенность. За редким исключением аритмия связана с органической патологией сердца. Ее частота в бессимптомных случаях составляет 0-3 %.
Из всех заболеваний сердца нестойкую желудочковую тахикардию вызывает идиопатическая дилатационная кардиомиопатия в 50 % случаев и гипертрофическая кардиомиопатия в 15-28 % случаев.
Нестойкая желудочковая тахикардия - весьма распространенное осложнение раннего периода острого инфаркта миокарда.
Этиология
- Поражение венечных артерий сердца.
- Аневризмы левого желудочка.
- Дисфункция.
- Системная артериальная гипертензия с гипертрофией левого желудочка,.
- Ревматические пороки сердца.
- Вторичные кардиомиопатии.
Симптомы
Нестойкая желудочковая тахикардия в большинстве случаев протекает бессимптомно и обнаруживается лишь при длительном мониторировании ЭКГ.
Диагностика
ЭКГ
Течение и прогноз.
Нестойкая желудочковая тахикардия является фактором риска фатальных желудочковых аритмий у больных с гипертрофической кардиомиопатией и острым инфарктом миокарда.
Стойкая мономорфная желудочковая тахикардия
В большинстве случаев частота ритма желудочков при стойкой мономорфной желудочковой тахикардии находится в пределах 100-220 в 1 мин.
Причины
- ИБС.
- Аневризма сердца.
- Дилатационная кардиомиопатия.
- Гипертрофическая кардиомиопатия.
- Воспалительные и инфильтративные кардиомиопатии.
- Саркоидоз сердца.
- Лекарственное происхождение - передозировка сердечных гликозидов, а также прием антиаритмических препаратов I класса.
Симптомы
Артериальная гипотензия: головокружение, резкая слабость, нарушения зрения, появление или усугубление одышки.
Потеря сознания.
Ощущение сердцебиения.
При клиническом обследовании в случае отсутствия существенных нарушений гемодинамики отмечается лишь тахикардия. У большинства пациентов определяется артериальная гипотензия различной степени выраженности, потливость, нарушение сознания - от возбуждения и оглушенности до его отсутствия при резком снижении мозгового кровотока. Возможно развитие клиники кардиогенного шока.
Больным, перенесшим стойкую желудочковую тахикардию или имеющим в анамнезе обмороки, показано углубленное обследование, которое включает:
- Эхокардиографию,
- нагрузочное тестирование для выявления желудочковых эктопических аритмий, связанных с физической нагрузкой,
- ЭФИ.
Осложнения
- потеря сознания вследствие острой ишемии головного мозга
- возникновение фибрилляции желудочков и внезапная остановка кровообращения;
- острая сердечная недостаточность - отек легких и кардиогенный шок;
- усугубление застойной сердечной недостаточности.
Специфическая профилактика повторных приступов стойкой мономорфной желудочковой тахикардии включает медикаментозную антиаритмическую терапию, хирургическую или катетерную абляцию и имплантацию кардиовертера-дефибриллятора.

